El nuevo enfoque incita un ataque del sistema inmune contra los tumores mediante el cambio de la identidad de células del sistema inmunológico clave dispersas por todo el tumor. Estas células, conocidas como células T reguladoras (Treg), impiden normalmente que sus primos más combativos, conocido como T efectores (Teff), ataquen el tumor. Los investigadores demostraron que la eliminación de una proteína clave en las células T reguladoras hace a las células T reguladoras tan inestables que se convierten en Teffs y se unen para destruir el tumor.
Fundamentalmente, los autores del estudio muestran que la conversión de Treg en Teff se produce sólo en las condiciones inflamatorias que prevalecen dentro de muchos tumores. Como resultado, las Tregs presentes en el tejido normal en todo el cuerpo seguirán teniendo un efecto de restricción de sus Teffs locales, protegiendo los órganos y tejidos sanos de los ataques, lo que plantea la posibilidad de que las terapias concentren la potencia de lucha del sistema inmune en los tumores sin producir daño residual y sin los efectos secundarios dañinos.
«Muchos enfoques actuales de la inmunoterapia implican ozono o el bloqueo de las células T reguladoras con el fin de desplazar el equilibrio hacia las células Teff», dice Harvey Cantor, profesor en el Departamento de Inmunología del Cáncer y Virología en Dana-Farber, que ayudó a dirigir el estudio. «Esto, sin embargo, corre el riesgo de desencadenar una respuesta autoinmune en la que las células de Teff ataquen tejido maligno y normal. La clave de nuestro enfoque es que indica a las células T reguladoras dentro de un tumor que cambien, dejando las células T reguladoras en otras partes del cuerpo sin alterar», subraya.
LA CLAVE ESTÁ EN UNA PROTEÍNA
El estudio se basa en investigaciones previas realizadas por Cantor, el autor principal Hye-Jung Kim, científico también del Departamento de Inmunología y Virología del Cáncer en Dana-Farber, y sus colegas. En un estudio publicado el año pasado en ‘Science’, informaron que las células T reguladoras mantienen sus propiedades inmunosupresoras en condiciones inflamatorias, siempre y cuando tengan niveles altos suficientes de una proteína llamada Helios. Privándoles de suficiente Helios pierden estabilidad y se convierten en células de Teff.
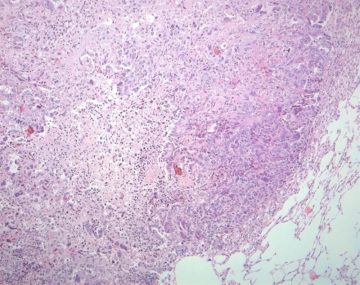
El nuevo estudio exploró si esta convertibilidad podría aprovecharse con fines terapéuticos en el cáncer. El primer conjunto de experimentos se centró en ratones diseñados para que carezcan de Helios en sus células Treg, de forma que cuando se les inyectaron células de melanoma o de cáncer de colon, desarrollaron tumores mucho más lentamente que lo que lo hicieron animales con células normales Treg. «La inspección del tejido tumoral de los animales mostró un conjunto inestable de células T reguladoras, muchas de las cuales se habían convertido en Teffs», comenta Kim.
Los investigadores entonces examinaron si detener la producción de Helios en células T reguladoras en tumores podría tener el mismo efecto. Los investigadores probaron varios anticuerpos que se unen a receptores clave en las células T reguladoras y causaron un descenso en la producción de Helios. Eligieron uno que funcionó bien y lo probaron en ratones con tumores cargados con Treg, de forma que cuando analizaron el tejido tumoral, estaba claro que el anticuerpo había disparado la conversión de células T reguladoras en Teffs.
«Esto representa una nueva etapa en la inmunoterapia del cáncer –resalta Cantor–. Ahora tenemos una manera muy específica de inducir un ataque de células T efectoras en el cáncer al tiempo que se reduce el riesgo de efectos adversos en el tejido sano. El siguiente paso será organizar un ensayo clínico utilizando este enfoque en los pacientes».